Die nicht-alkoholbedingte Fettleber zählt zu den häufigsten chronischen Lebererkrankungen in westlichen Industrienationen und nimmt auch in Schwellenländern rasant zu. Schätzungen zufolge erkranken rund 30 bis 40 Prozent der Bevölkerung weltweit an diesem Leberleiden. In den USA ist die Erkrankung auf dem besten Weg, zur häufigsten Indikation für eine Lebertransplantation zu werden. Eine wirkungsvolle medikamentöse Therapie gibt es derzeit nicht. In der Regel werden zur Behandlung eine Ernährungsumstellung und mehr Bewegung empfohlen.
Als wichtigste Risikofaktoren für die Fettleber gelten Übergewicht – insbesondere im Zusammenhang mit übermäßiger Fettablagerung im Bauchraum – sowie Diabetes Typ-2. Doch Ernährung und Bewegungsmangel sind nur ein Aspekt des Geschehens, wie das Team um Mathias Heikenwälder im Deutschen Krebsforschungszentrum (DKFZ) gemeinsam mit Kollegen um Achim Weber vom Universitätsspital und von der Universität Zürich herausgefunden hat. Denn damit sich eine Fettleber zu einer Entzündung auswächst, müssen bestimmte Immunzellen in die Leber einwandern. Doch was lockt sie an? „Wir haben nun erstmals gezeigt, dass hierbei Blutplättchen eine entscheidende Rolle spielen“, sagt Heikenwälder.
Bis vor kurzem waren die Blutplättchen ausschließlich als Garanten für Blutgerinnung und Wundheilung bekannt. Doch Forscher entdecken zunehmend, dass sie an zahlreichen krankhaften Prozessen und auch an der Krebsentstehung beteiligt sind. So zeigten Heikenwälder und Kollegen nun, dass bei Mäusen, die eine fettreiche Diät erhalten, vermehrt Blutplättchen in der Leber zu finden sind. Ähnliches beobachteten sie auch bei Menschen mit nicht-alkoholbedingter Fettleber.
Wurden die Mäuse zusätzlich zu ihrer fetthaltigen Kost über einen Zeitraum von zwölf Monaten mit den Gerinnungshemmern Aspirin und Clopidogrel behandelt, die auch auf die Blutplättchen einwirken, reduzierte sich sowohl die Zahl der eingewanderten Blutplättchen als auch die Zahl der entzündlichen Immunzellen in der Leber. Denselben Effekt erzielten die Wissenschaftler, wenn sie ihren Versuchstieren einen anderen Blutverdünner verabreichten, der spezifisch nur die Funktion der Blutplättchen hemmt (Ticagrelor). „Die Mäuse wurden zwar übergewichtig, bekamen aber keine Fettleber und keinen Leberkrebs“, fasst Heikenwälder zusammen.
Als verantwortlich dafür, Blutplättchen in die Leber zu locken, identifizierten die Wissenschaftler Kupffer-Zellen, spezielle Fresszellen (Makrophagen) der Leber. Eine entscheidende Rolle scheint außerdem zu spielen, dass die eingewanderten Blutplättchen an die Kupffer-Zellen der Leber andocken. Das kann über zwei verschiedene molekulare „Andockstellen“ passieren. Eine besonders wichtige Rolle bei diesem Andockmanöver spielt das Glykoprotein GPIbα auf der Oberfläche der Blutplättchen. Blockierten die Forscher GPIbα mit einem Antikörper, so ging in der Leber die Zahl jener Botenstoffe zurück, die entzündliche Immunzellen anlocken. In der Folge schwächte sich auch die Leberentzündung ab.
Die Forscher um Mathias Heikenwälder und sein Kollege Achim Weber sind mit ihrer Arbeit nicht nur einem besseren Verständnis der Fettleber auf der Spur. „Aus unseren Ergebnissen wollen wir nun neue Ansätze für die Therapie der Fettleber entwickeln, was wir an den Mäusen bereits gezeigt haben“, sagt Heikenwälder. So sei es denkbar, die Zahl der aktiven Blutplättchen in der Fettleber zu senken oder ihr Anheften und damit das Rekrutieren von entzündlichen Immunzellen zu verhindern.
Das ließe sich etwa durch Gerinnungshemmer oder Antikörper gegen GPIbα erreichen. In einer Pilotstudie haben die Wissenschaftler festgestellt: Werden Menschen mit einer Fettleber mit Blutverdünnern behandelt, geht der Fettanteil in der Leber zurück, ebenso wie die Größe des Organs. Heikenwälder hat die Vision, die Leber als zentrales Organ für den Stoffwechsel gezielt zu beeinflussen und zu schützen. „Wenn es uns gelingt, den Kreislauf von entzündlichen Prozessen zu durchbrechen, können wir betroffenen Menschen helfen, ihr Risiko für Fettleber-induzierten Leberkrebs zu senken.“
Bei einer Fettleber kommt es vermehrt zur Fetteinlagerung in Leberzellen. Das bemerken Betroffene zunächst meist nicht, es ist aber alles andere als harmlos: Aus einer Fettleber kann sich eine Leberentzündung mit krankhaften Veränderungen entwickeln, die sogenannte nicht-alkoholbedingte Steatohepatitis (NASH), die wiederum in einer Leberzirrhose münden kann. Dabei gehen die Zellen des Stoffwechselorgans zugrunde, die Leber vernarbt und schrumpft, bis sie nicht mehr in der Lage ist, ihre Aufgabe zu erfüllen. Gleichzeitig wächst das Risiko für Leberkrebs. Zudem wirkt sich die Fettleber auf den gesamten Stoffwechsel aus, und erhöht die Gefahr für Diabetes Typ-2 und Herz-Kreislauf-Erkrankungen.
Mohsen Malehmir, Dominik Pfister, Suchira Gallage, Marta Szydlowska, Donato Inverso, Elena Kotsiliti, Valentina Leone, Moritz Peiseler, Bas G.J. Surewaard, Dominik Rath, Sheikh Adnan Ali, Monika Julia Wolf, Hannah Drescher, Marc E. Healy, Daniel Dauch, Daniela Kroy, Oliver Krenkel, Marlene Kohlhepp, Thomas Engleitner, Alexander Olkus, Tjeerd Sijmonsma, Julia Volz, Carsten Deppermann, David Stegner, Patrick Helbling, César Nombela-Arrieta, Anahita Rafiei, Martina Steurer, Marcel Rall, Florian Baku, Oliver Borst, Caroline L. Wilson, Jack Leslie, Tracy O'Connor, Christopher C. Weston, David H. Adams, Lozan Sheriff, Ana Teijeiro, Marco Prinz, Ruzhica Bogeska, Natasha Anstee, Malte Bongers, Mike Notohamiprodjo, Tobias Geisler, Dominic J. Withers, Jerry Ware, Derek A. Mann, Hellmut Augustin, Alexandros Vegiopoulos, Michael Milsom, Adam J. Rose, Patricia F. Lalor, Josep M. Llovet, Roser Pinyol, Frank Tacke, Roland Rad, Matthias Matter, Nabil Djouder, Paul Kubes, Percy A. Knolle, Kristian Unger, Lars Zender, Bernhard Nieswandt, Meinrad Gawaz, Achim Weber and Mathias Heikenwälder: Platelet GPIbα is a mediator and potential interventional target for NASH and subsequent liver cancer.
Nature Medicine 2019, DOI: 10.1038/s41591-019-0405-7
Ein Bild zur Pressemitteilung steht zur Verfügung unter:
Heikenwaelder-Nature-Medicine.jpg
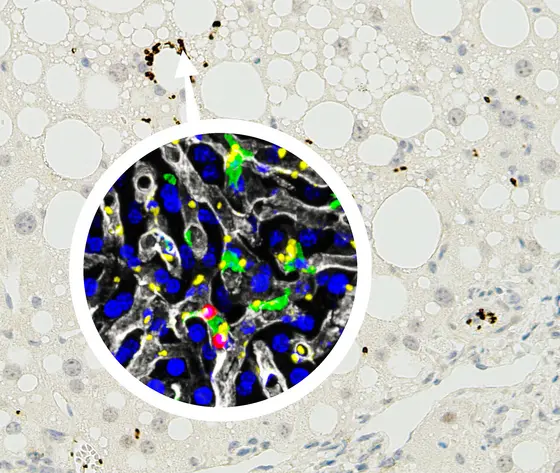
BU: Mausleber mit nicht alkoholischer Steatohepatitis (NASH), die Blutplättchen sind braun gefärbt. Vergrößerung: Blutplättchen (gelb) interagieren mit Kupffer-Zellen (grün), den Makrophagen der Leber. Die Blutgefäße sind weiß, T-Lymphozyten rot, Zellkerne der Leberzellen blau dargestellt.
Nutzungshinweis für Bildmaterial zu Pressemitteilungen
Die Nutzung ist kostenlos. Das Deutsche Krebsforschungszentrum (DKFZ) gestattet die einmalige Verwendung in Zusammenhang mit der Berichterstattung über das Thema der Pressemitteilung bzw. über das DKFZ allgemein. Bitte geben Sie als Bildnachweis an: „Quelle: Heikenwälder/DKFZ“.
Eine Weitergabe des Bildmaterials an Dritte ist nur nach vorheriger Rücksprache mit der DKFZ-Pressestelle (Tel. 06221 42 2854, E-Mail: presse@dkfz.de) gestattet. Eine Nutzung zu kommerziellen Zwecken ist untersagt.