Als eine der Hauptursachen für Diabetes mellitus Typ 2 gilt heute die Insulinresistenz. Das Bauchspeicheldrüsenhormon Insulin hat unter anderem die Aufgabe, die Aufnahme von Glukose aus der Blutbahn in die Muskelzellen zu ermöglichen. So werden die Zellen mit dem wichtigen Energielieferanten versorgt, gleichzeitig sinkt der Blutzuckergehalt. Ist das Gewebe nicht in der Lage, ausreichend auf Insulin zu reagieren und Zucker aufzunehmen, spricht man von einer Insulinresistenz – einer Vorstufe von Diabetes. Hält dieser Zustand an, beginnt die Bauchspeicheldrüse immer mehr Insulin zu produzieren – trotzdem steigt der Blutzuckerspiegel immer weiter. Kommt die Drüse an ihre Leistungsgrenze, führt dies zu einem relativen Insulinmangel. Ganz besonders gefährdet sind hier stark übergewichtige Menschen.
Die exakten Mechanismen, die hinter dieser Insulinresistenz stecken, sind jedoch noch nicht endgültig geklärt. Jetzt haben Wissenschaftler vom Deutschen Krebsforschungszentrum (DKFZ) sowie des Universitätsklinikums Heidelberg und der Universitätsmedizin Mannheim herausgefunden, dass das Endothel, also die Zellschicht, die die Blutgefäße von innen auskleidet, dabei eine wichtige Rolle spielen könnte. „Das liegt eigentlich nahe, denn diese Schicht gilt es zu durchqueren, wenn das Insulin vom Blut zur Muskelzelle transportiert wird“, sagt Andreas Fischer, der am DKFZ und der Medizinischen Fakultät Mannheim der Universität Heidelberg forscht und am Universitätsklinikum Heidelberg als Arzt tätig ist.
Fischer untersucht mit seinem Team die Signalwege, die den Transport von Nährstoffen, Hormonen sowie Immun- und Krebszellen über die Gefäßwände steuern. Ganz besonders hat er dabei den so genannten Notch-Signalweg im Visier. Endothelzellen kurbeln diesen molekularen Kommunikationsweg an, damit Fettsäuren durch die Zellschicht gelangen können. Nun hat Fischer bei Mäusen untersucht, was bei einem übermäßigen Angebot an Fettsäuren passiert, also etwa bei chronischer Fettleibigkeit.
Der Notch-Signalweg ist bei übergewichtigen Nagern aktiver als bei normalgewichtigen Artgenossen, wie die Forscher herausfanden. Zudem weisen die dicken Mäuse verringerte Sensibilität gegenüber Insulin sowie einen erhöhten Blutzuckerspiegel auf.
Um zu prüfen, ob Notch hier wirklich eine entscheidende Rolle spielt, untersuchte das Team um Fischer speziell gezüchtete Mäuse, bei denen der Notch-Signalweg dauerhaft aktiv ist. Und tatsächlich: Selbst bei jungen schlanken und vermeintlich gesunden Tieren stellten die Wissenschaftler bereits eine Insulinresistenz und erhöhte Blutzuckerspiegel fest. Blockierten die Forscher dagegen Notch, kam es selbst bei Tieren, die extrem fettreiches Futter bekamen, nicht zur Insulinresistenz.
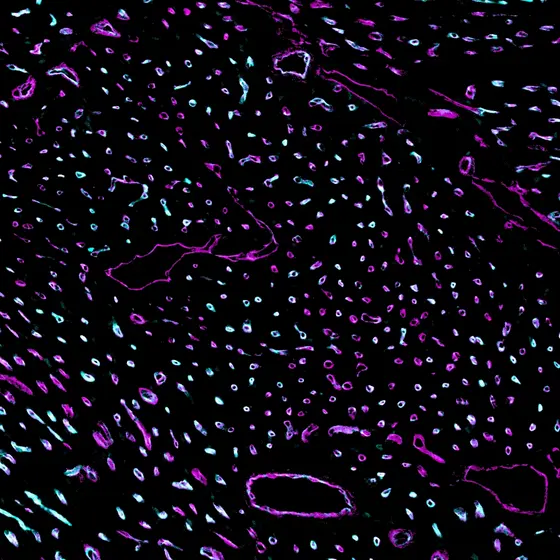
Darüber hinaus erkannten die Wissenschaftler, dass die Notch-Aktivierung verhindert, dass sich im Endothel so genannte Caveolae bilden. Dabei handelt es sich um winzige sackförmige Einbuchtungen in der Zellmembran, die unter anderem dafür zuständig sind, Insulinmoleküle durch die Zellmembran zu transportieren.
„Demnach kontrolliert der Notch-Signalweg direkt den Insulin-Transport durch die Gefäßwand und eine dauerhafte Aktivierung führt zur Insulinresistenz“, fasst Fischer zusammen. Diese Erkenntnis trägt entscheidend dazu bei, das metabolische Syndrom besser zu verstehen – und Erkenntnisse darüber zu gewinnen, wie Übergewicht und kalorienreiche Ernährung zu Diabetes Typ 2 führen.
Notch bei Betroffenen einfach auszuschalten und so die Insulinaufnahme wieder anzukurbeln, ist jedoch keine Option. Wie der DKFZ-Forscher bereits früher festgestellt hat, ist der Notch-Signalweg verantwortlich dafür, dass Fettsäuren in die Herzmuskelzellen gelangen. Fettsäuren sind die Hauptenergiequelle des Herzens. Eine Notch-Blockade kann daher eine Herzinsuffizienz bewirken.
„Wir gehen davon aus, dass Notch eine Art Schalter ist, und sich der aktive und der inaktive Zustand des Signalwegs unter normalen physiologischen Umständen in einem gesunden Organismus die Waage halten“, so Fischer. Jetzt geht es darum, herauszufinden, was dieses Gleichgewicht bei Übergewichtigen stört.
Hasan, SS, Jabs M, Taylor J, Wiedmann L, Leibing, T, Nordström V, Federico G, Roma LP, Carlein C, Wolff G, Ekim-Üstünel B, Brune M, Moll I, Tetzlaff F, Gröne HJ, Fleming T, Cyrill Géraud C, Herzig S, PP, Fischer, A: Endothelial Notch signaling controls insulin transport in muscle.
EMBO Molecular Medicine 2020, DOI: 10.15252/emmm.201809271
Ein Bild zur Meldung steht zur Verfügung unter:
https://dkfzcms.inet.dkfz-heidelberg.de/de/presse/pressemitteilungen/2020/bilder/Fischer_Caveolae.jpg
BU: Caveolae (blau) in Blutgefäßen (pink) des Herzmuskels.
Nutzungshinweis für Bildmaterial zu Pressemitteilungen
Die Nutzung ist kostenlos. Das Deutsche Krebsforschungszentrum (DKFZ) gestattet die einmalige Verwendung in Zusammenhang mit der Berichterstattung über das Thema der Pressemitteilung bzw. über das DKFZ allgemein. Als Bildnachweis ist folgendes anzugeben: „Quelle: Iris Moll/DKFZ“.
Eine Weitergabe des Bildmaterials an Dritte ist nur nach vorheriger Rücksprache mit der DKFZ-Pressestelle (Tel. 06221 42 2854, E-Mail: presse@dkfz.de) gestattet. Eine Nutzung zu kommerziellen Zwecken ist untersagt.